肝臓がん(肝細胞がん)の基本情報
概 要
診 断
治 療
日常生活
概 要
肝臓について
肝臓はおなかの右上にある体内で最も大きな臓器です。右側部分の右葉と左側部分の左葉に分けられ、肝臓へ入っていく血管として肝動脈と門脈、肝臓から出ていく血管として肝静脈があります。
肝臓は、栄養分の代謝や貯蔵、有害な物質の解毒や排出など、さまざまな働きがあります。
肝臓は、栄養分の代謝や貯蔵、有害な物質の解毒や排出など、さまざまな働きがあります。
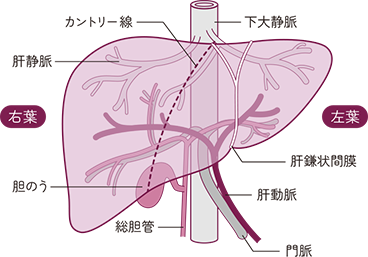
肝細胞がんについて1)
肝臓のがんには、肝臓から発生する「原発性肝がん」と他の臓器のがんが肝臓に転移してできる「転移性肝がん」があります。原発性肝がんは、肝臓の主な細胞である肝細胞ががんになる「肝細胞がん」以外に、胆汁が流れる胆管の細胞ががんになる「肝内胆管がん」などがあります。原発性肝がんのうち、最も多いのが肝細胞がんです。
肝細胞がんの主な原因は、ウイルス性肝炎(B型肝炎およびC型肝炎)です。肝炎ウイルスに持続的に感染することで肝細胞に炎症が起こり、肝臓が硬くなります(肝線維化)。肝線維化が進むと肝硬変、さらに肝細胞がんへと進む可能性がありますが、肝硬変の手前の段階でも肝細胞がんが発生する場合もあります。
他にも、肝細胞がんの原因としてアルコールや肥満などがあり、最近はこれらを原因とする肝細胞がんが増えています。
肝細胞がんの主な原因は、ウイルス性肝炎(B型肝炎およびC型肝炎)です。肝炎ウイルスに持続的に感染することで肝細胞に炎症が起こり、肝臓が硬くなります(肝線維化)。肝線維化が進むと肝硬変、さらに肝細胞がんへと進む可能性がありますが、肝硬変の手前の段階でも肝細胞がんが発生する場合もあります。
他にも、肝細胞がんの原因としてアルコールや肥満などがあり、最近はこれらを原因とする肝細胞がんが増えています。
肝細胞がんの原因となる主な肝疾患
一般社団法人 日本肝臓学会 編.肝臓病の理解のために
https://www.jsh.or.jp/lib/files/citizens/booklet/understanding_liver_disease.pdf(2025年4月閲覧)
https://www.jsh.or.jp/lib/files/citizens/booklet/understanding_liver_disease.pdf(2025年4月閲覧)
診 断
肝細胞がんの検査1)
肝予備能:Child-Pugh
(チャイルド・ピュー)分類について2)
(チャイルド・ピュー)分類について2)
肝細胞がんの診断や治療では、肝予備能(肝臓の機能がどの程度保たれているか)を調べることが大切です。
肝予備能は下記の各項目のポイントを加算し、合計点で分類されます。
肝予備能は下記の各項目のポイントを加算し、合計点で分類されます。
Child-Pugh分類
| 項目ポイント | 1点 | 2点 | 3点 |
|---|---|---|---|
| 脳症 | ない | 軽度 | ときどき昏睡 |
| 腹水 | ない | 少量 | 中等量 |
| 血清ビリルビン値(mg/dL) | 2.0 未満 | 2.0~3.0 | 3.0 超 |
| 血清アルブミン値(g /dL) | 3.5 超 | 2.8~3.5 | 2.8 未満 |
| プロトロンビン活性値(%) | 70 超 | 40~70 | 40 未満 |
ポイントが高いほど重症度が高い
| Child-Pugh分類 | A 5~6 点 B 7~9点 C 10~15点 |
一般社団法人 日本肝臓学会 編.肝臓病の理解のために
https://www.jsh.or.jp/lib/files/citizens/booklet/understanding_liver_disease.pdf(2025年4月閲覧)
https://www.jsh.or.jp/lib/files/citizens/booklet/understanding_liver_disease.pdf(2025年4月閲覧)
日本肝癌研究会 編. 原発性肝癌取扱い規約 第6版[補訂版]. P15, 金原出版, 2019
治 療
肝細胞がんの治療アルゴリズム1)
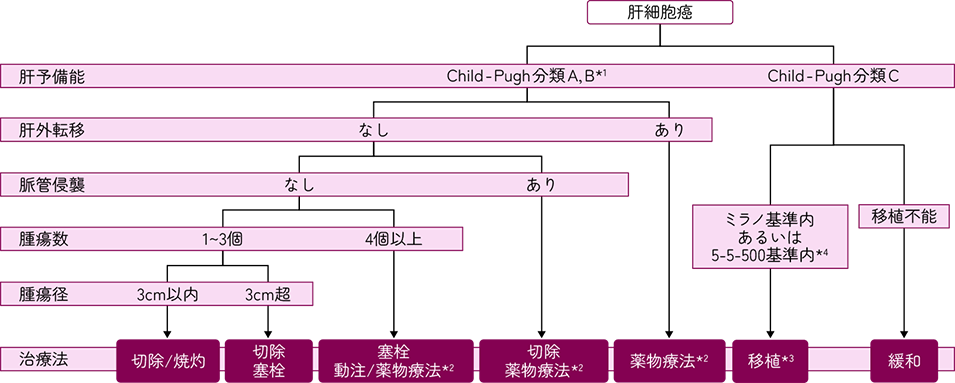
治療法について、2段になっているものは上段が優先される。スラッシュはどちらも等しく推奨される。
*1:
肝切除の場合は肝障害度による評価を推奨
*2:
Child-Pugh分類Aのみ
*3:
患者年齢は65歳以下
*4:
遠隔転移や脈管侵襲なし、腫瘍径5cm以内かつ腫瘍数5個以内かつAFP 500 ng/mL以下
日本肝臓学会 編「肝癌診療ガイドライン 2021年版」
2021年,P76, 金原出版
2021年,P76, 金原出版
手術(肝切除)
外科手術により、がんを含めた周辺の肝臓の組織を切除する治療です。
肝臓以外にがんがなく、がんの数が少数で、かつ肝予備能が良好な方が主な対象です。
開腹手術または腹腔鏡手術とするかは、がんのある場所や大きさ、肝予備能によって決定されます。
穿刺局所療法:
ラジオ波焼灼療法(RFA)
ラジオ波焼灼療法(RFA)
肝動脈(化学)塞栓療法(TACE/TAE)
肝動注化学療法
薬物療法
| 薬剤の分類 | 特徴 |
|---|---|
免疫チェックポイント阻害薬 |
からだを守る免疫細胞がもっている機能を回復させ、がんを攻撃する働きを強める作用をもつ薬剤です。 |
分子標的薬
|
がん細胞の増殖に関わる特定の分子に働きかけ、がんに血液を運ぶ血管の増殖を抑えたり 、がんの成長を抑制する作用をもつ薬剤です。阻害するポイントはいくつかあり 、薬剤によって作用する場所が異なります。 |
放射線療法
手術や焼灼療法ができない場合に、放射線治療を選択することがあります。
身体への負担が少なく、高齢の方や合併症のある方にも受けていただきやすい治療です。
がんが骨や脳に転移した場合、痛みの緩和などを目的として行われることがあります。
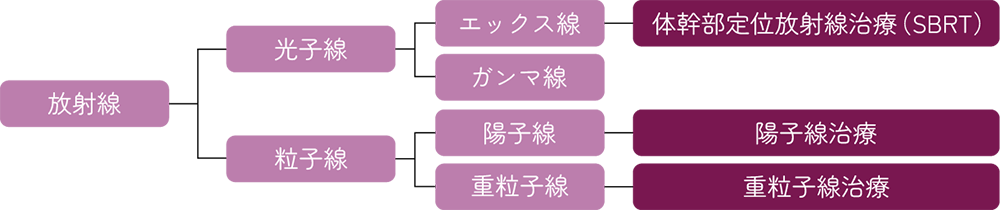
現在、肝細胞がんに対して、体幹部定位放射線治療(SBRT)と粒子線治療の保険適用が認められています*。
SBRTは原発病巣が直径5㎝以下であり転移病巣のない原発性肝がん、粒子線治療は手術による根治的な治療法が困難である長径4㎝以上の肝細胞がんのみ認められています(2022年12月時点)。
放射線の分類と治療
日本肝臓学会 編「肝癌診療ガイドライン 2021年版」 2021年,P76, 金原出版
一般社団法人 日本肝臓学会 編.肝臓病の理解のために
https://www.jsh.or.jp/lib/files/citizens/booklet/understanding_liver_disease.pdf(2025年4月閲覧)
https://www.jsh.or.jp/lib/files/citizens/booklet/understanding_liver_disease.pdf(2025年4月閲覧)
日本肝癌研究会 編. 原発性肝癌取扱い規約 第6版[補訂版]. P15, 金原出版, 2019
肝細胞がんになった患者さんが日常生活で気を付けること
肝細胞がんの治療中は、日常的に禁煙、飲酒の制限、バランスのよい食事、
適度な運動などを意識し、規則正しい生活を心がけることが重要です1)。
適度な運動などを意識し、規則正しい生活を心がけることが重要です1)。
①禁煙2)
喫煙により肝臓がんのリスクが増加します。
喫煙を続けることは、治療の効果を下げる原因になり、二次がん*の原因となることも明らかになっているため、肝細胞がんの治療中は禁煙することが重要です。
喫煙を続けることは、治療の効果を下げる原因になり、二次がん*の原因となることも明らかになっているため、肝細胞がんの治療中は禁煙することが重要です。
②飲酒1,3)
アルコールの解毒は肝臓にとって大きな負担となります。
医師の指導に従い、禁酒または適量を守った節度ある飲酒としましょう。
医師の指導に従い、禁酒または適量を守った節度ある飲酒としましょう。

③食事1,3)
食事からとった栄養は、肝臓に送られて処理されています。
肝臓の負担を増やさないためには、栄養バランスを第一に、規則正しい食生活をすることが大切です。
肝臓の負担を増やさないためには、栄養バランスを第一に、規則正しい食生活をすることが大切です。

④運動3,4)
肝細胞がん患者さんにおいて、
筋肉量の低下が予後に影響することが報告されています。
がんの治療中も、筋肉量を維持するために、
適度な運動を行う必要があります。
ウォーキングなどの有酸素運動や軽い筋トレなどがおすすめです。
筋肉量の低下が予後に影響することが報告されています。
がんの治療中も、筋肉量を維持するために、
適度な運動を行う必要があります。
ウォーキングなどの有酸素運動や軽い筋トレなどがおすすめです。

※症状や治療の状況により日常生活の注意点は異なります。担当の医師・栄養士と相談の上、無理のない範囲で実施してください。
国立がん研究センター がん情報サービス「肝細胞がん 療養」
https://ganjoho.jp/public/cancer/liver/follow_up.html(2025年4月閲覧)
https://ganjoho.jp/public/cancer/liver/follow_up.html(2025年4月閲覧)
喫煙と健康 喫煙の健康影響に関する検討会報告書p.148-155
https://www.mhlw.go.jp/file/05-Shingikai-10901000-Kenkoukyoku-Soumuka/0000172687.pdf(2025年4月閲覧)
https://www.mhlw.go.jp/file/05-Shingikai-10901000-Kenkoukyoku-Soumuka/0000172687.pdf(2025年4月閲覧)
泉並木 著. 肝臓病 ウイルス性肝炎・肝臓がん・脂肪肝・肝硬変. P153-185, 主婦の友社, 2018
肝癌リハビリテーション指針
https://www.jsh.or.jp/medical/committeeactivity/shakaihoken/cancer.html(2025年4月閲覧)
https://www.jsh.or.jp/medical/committeeactivity/shakaihoken/cancer.html(2025年4月閲覧)
NAFLD/NASHの概要とその原因1,2)
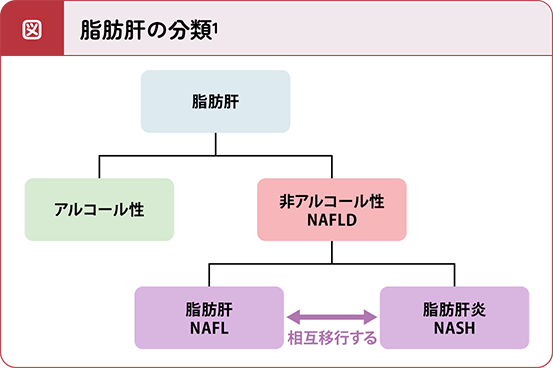
NAFLD(非アルコール性脂肪性肝疾患)とは
NAFLD(ナッフルディー;非アルコール性脂肪性肝疾患)はアルコール以外のさまざまな原因で起こる脂肪肝の総称です。日本において、健康診断の受診者を調査したところ、約30%がNAFLDであったと報告されました。NAFLDの人は肥満、糖尿病、脂質異常症、高血圧のいずれかに当てはまることが多く、メタボリックシンドロームとも関連する病態です。
NASH(非アルコール性脂肪肝炎)とは
NASH(ナッシュ;非アルコール性脂肪肝炎)はNAFLDから徐々に進行する肝臓病です。NAFLDの10~20%がNASHに進行すると考えられており、進行せずに脂肪肝のままであった場合は、NAFL(ナッフル)と呼ばれます。日本におけるNASHの有病率は明らかになっていませんが、2016年時点で3.0%であったと推測されています。
一般財団法人 日本消化器病学会・一般社団法人 日本肝臓学会 編. 患者さんとご家族のためのNAFLD/NASHガイド2023
https://www.jsge.or.jp/committees/guideline/disease/pdf/nafld_2023_02.pdf(2025年4月閲覧)
https://www.jsge.or.jp/committees/guideline/disease/pdf/nafld_2023_02.pdf(2025年4月閲覧)
一般財団法人 日本消化器病学会・一般社団法人 日本肝臓学会 編. NAFLD/NASH診療ガイドライン2020改訂第2版
https://www.jsge.or.jp/committees/guideline/guideline/pdf/nafldnash2020_2_re.pdf(2025年4月閲覧)
https://www.jsge.or.jp/committees/guideline/guideline/pdf/nafldnash2020_2_re.pdf(2025年4月閲覧)
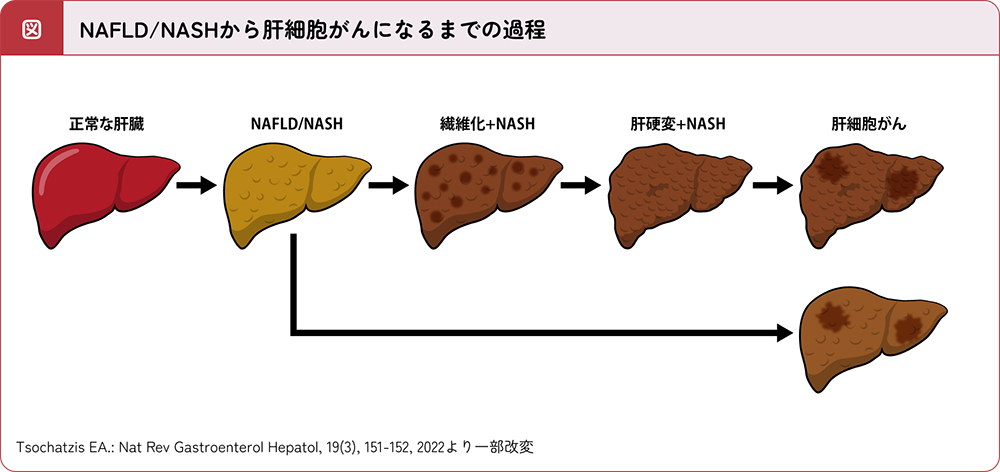
NAFLD/NASHの患者さんが肝細胞がんになる理由
NASHでは、肝臓内で起きている炎症によって、肝細胞が長期間にわたって壊れ続けています。この状態が続くと、肝細胞が壊れた跡に線維が沈着して肝臓が硬くなります(肝線維化)。肝線維化がさらに進行すると肝硬変となり、肝細胞がんになるリスクが高まります1)。
なお、肝硬変まで進行していない場合でも、肝線維化が進行するにつれて、肝細胞がんになるリスクは高まります2)。
なお、肝硬変まで進行していない場合でも、肝線維化が進行するにつれて、肝細胞がんになるリスクは高まります2)。
一般社団法人 日本肝臓学会 編. 肝臓病の理解のために
https://www.jsh.or.jp/lib/files/citizens/booklet/understanding_liver_disease.pdf(2025年4月閲覧)
https://www.jsh.or.jp/lib/files/citizens/booklet/understanding_liver_disease.pdf(2025年4月閲覧)
一般社団法人 日本肝臓学会 編. 肝がん白書 令和4年度_第 5 章 非ウイルス性肝疾患の動向
https://www.jsh.or.jp/lib/files/medical/guidelines/jsh_guidlines/liver_cancer_2022.pdf(2025年4月閲覧)
https://www.jsh.or.jp/lib/files/medical/guidelines/jsh_guidlines/liver_cancer_2022.pdf(2025年4月閲覧)
NAFLD/NASHから肝細胞がんになった患者さんの割合
患者数
NAFLDから肝臓がんになった患者さんは、人口1000人当たり年間0.44人、NASHから肝臓がんになった患者さんは、人口1000人当たり年間5.29人であったと報告されています。特に、糖尿病患者さんでは健常者に比べて発癌リスクが2.5倍であり、糖尿病合併のNAFLD/NASHでは肝細胞がんの発生に注意する必要があるとされています1)。
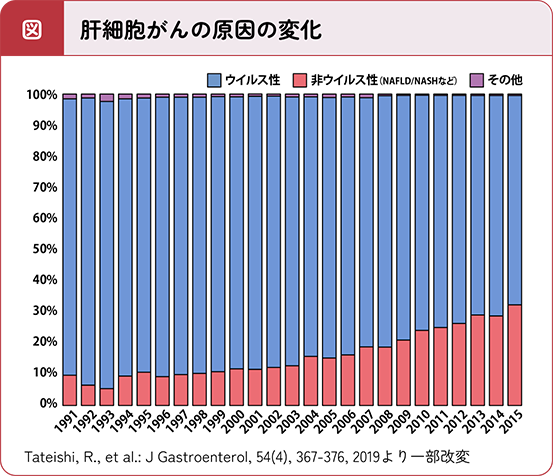
肝細胞がん患者数に占める割合の変化
肝細胞がんの原因は、B型肝炎やC型肝炎などのウイルス性肝炎がその多くを占めていましたが、近年は、NAFLD/NASHなど、ウイルス性肝炎以外の理由から肝細胞がんになった患者さんの割合が増えています(図)。その理由として、肝炎ウイルスに感染する機会の減少やウイルスに対する治療の進歩により、ウイルス性肝炎由来の肝臓がん患者さんの数が減少したこと2,3)、および、日本においてNAFLD/NASHの患者さんの数が増加していること4,5)が挙げられます。
一般財団法人 日本消化器病学会・一般社団法人 日本肝臓学会 編. NAFLD/NASH診療ガイドライン2020改訂第2版
https://www.jsge.or.jp/committees/guideline/guideline/pdf/nafldnash2020_2_re.pdf(2025年4月閲覧)
https://www.jsge.or.jp/committees/guideline/guideline/pdf/nafldnash2020_2_re.pdf(2025年4月閲覧)
一般社団法人 日本肝臓学会 編. 肝がん白書 令和4年度
https://www.jsh.or.jp/lib/files/medical/guidelines/jsh_guidlines/liver_cancer_2022.pdf(2025年4月閲覧)
https://www.jsh.or.jp/lib/files/medical/guidelines/jsh_guidlines/liver_cancer_2022.pdf(2025年4月閲覧)
谷合麻紀子:日本内科学会雑誌, 103(1), 4-10, 2014
上野真行ら:肝臓, 64(3), 122-131, 2023
Ito T., et al.: Hepatol Int., 15(2), 366-379, 2021
NAFLD/NASHから肝細胞がんになった患者さんの特徴と治療
特徴
NAFLDから肝細胞がんになった患者さんは男性や高齢者、肝硬変の人で多いことが知られています1)。
NASHから肝細胞がんになった患者さんでは、肝細胞がんと診断された時には既に病状が進行している場合が多く、また、脂肪肝炎から肝硬変を経ずにがんとなる割合も多いことが報告されています1,2)。
NASHから肝細胞がんになった患者さんでは、肝細胞がんと診断された時には既に病状が進行している場合が多く、また、脂肪肝炎から肝硬変を経ずにがんとなる割合も多いことが報告されています1,2)。
治療
肝細胞がんの原因がNAFLD/NASHの場合であっても、他の原因(ウイルス性肝炎など)によって肝細胞がんになった場合と、治療法に違いはありません3)。詳しい治療法については、肝臓がん(肝細胞がん)の基本情報「治療」のページをご参照ください
一般社団法人 日本肝臓学会 編. NASH・NAFLDの診療ガイド2021. P56-58, 文光堂, 2021
Piscaglia, F., et al.: Hepatology, 63(3),827-838, 2016
一般社団法人 日本肝臓学会 編. 肝臓病の理解のために
https://www.jsh.or.jp/lib/files/citizens/booklet/understanding_liver_disease.pdf(2025年4月閲覧)
https://www.jsh.or.jp/lib/files/citizens/booklet/understanding_liver_disease.pdf(2025年4月閲覧)